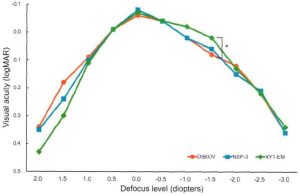
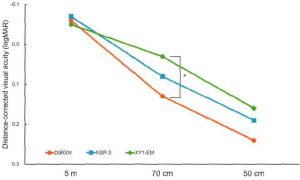
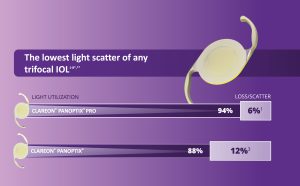
かつてMyd-P希釈液を眼瞼下垂に対して処方したことがあるが、散瞳をきたし断念した経緯がある。
今回、参天製薬から発売されたアップニークは、交感神経刺激薬だが、あまり散瞳しない。
その理由は
- 0.1%と非常に低い濃度
- α1受容体(交感神経を興奮させる)だけでなく、α2受容体(交感神経の興奮を抑える)にも作用する。
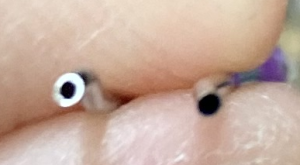
私も使用してみたが、散瞳は全く感じない。瞼は心持ち上がったよーな?
アップニーク使用前 アップニーク使用後


保険未適用で、自由診療扱いです。当院では
- 診察・検査費用(毎回 1,950円)
- 点眼薬費用(5,500円/30本・箱)
同意書 置いてます。興味ある方、ご高覧くださいませ。